Débat parlementaire,
où en est la loi « fin de vie » ?
À l’aube de 2026, la question de la fin de vie s’impose de nouveau au cœur du débat politique et éthique français et constitue un sujet majeur au Parlement.
Après près de quarante années de construction progressive d’un cadre centré sur l’accompagnement et les Soins Palliatifs, le législateur examine désormais un texte visant à créer un droit encadré à l’aide à mourir. Ce projet polarise le débat parlementaire et suscite de fortes réactions dans la société.
La réflexion dépasse aujourd’hui la seule question de la limitation ou de l’arrêt des traitements : elle ouvre la possibilité, sous conditions strictes, d’un acte visant explicitement à provoquer la mort.
Adoptée en première lecture à l’Assemblée nationale en mai 2025, profondément remaniée puis rejetée au Sénat en janvier 2026, la proposition de loi est revenue en seconde lecture à l’Assemblée nationale en février 2026. Le texte poursuit actuellement son parcours parlementaire. Son examen constitue une étape importante dans l’évolution du droit français de la fin de vie.
À la croisée de questions médicales, juridiques et éthiques, cette réforme interroge autant la place des Soins Palliatifs que le rôle de l’État et de la médecine face à la souffrance et à la mort.
Timeline législative : fin de vie et aide à mourir
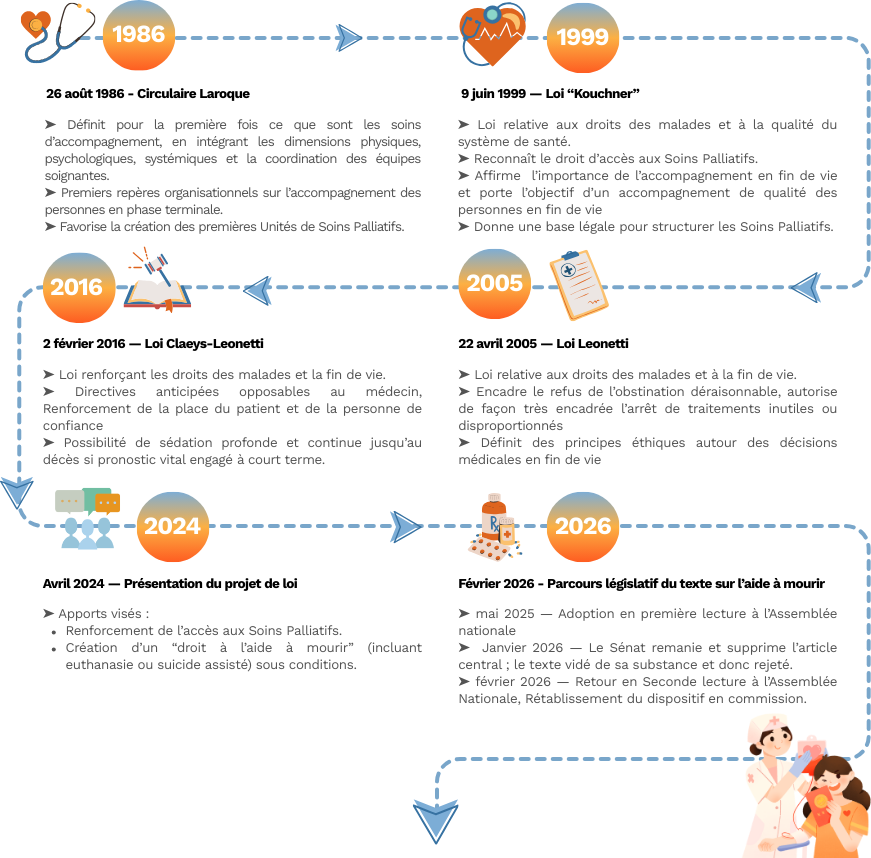
Une évolution progressive du cadre légal
Depuis les années 1980, la législation française sur la fin de vie s’est construite par étapes successives, avec une orientation constante : mieux encadrer la décision médicale tout en renforçant les droits du patient.
D’abord centrée sur la reconnaissance et l’organisation des Soins Palliatifs, la loi a progressivement intégré :
- le refus de l’obstination déraisonnable,
- la place croissante de la volonté du patient,
- puis la possibilité d’une sédation profonde et continue dans certaines situations.
Cette trajectoire révèle une évolution significative : le droit français n’a pas institué un droit à provoquer la mort, mais il a consolidé l’autonomie du patient et limité l’acharnement thérapeutique.
Le débat actuel marque toutefois une inflexion majeure. La réflexion porte désormais sur l’introduction, pour certains patients, d’un acte explicitement destiné à provoquer la mort dans un cadre légal strict. Le projet présenté en 2024 entend inscrire dans le code de la santé publique une possibilité d’aide à mourir pour des patients majeurs, atteints d’une affection grave et incurable, en situation de souffrance réfractaire et exprimant une volonté libre et éclairée.

Adopté en première lecture à l’Assemblée nationale, le texte a été profondément remanié au Sénat en janvier 2026.
L’article central définissant les conditions d’accès à l’aide à mourir a été supprimé, conduisant au rejet du dispositif dans sa version initiale. En parallèle, la chambre haute a adopté un texte distinct visant à renforcer l’accès aux Soins Palliatifs.
De retour en seconde lecture à l’Assemblée nationale en février 2026, le dispositif d’aide à mourir a été confirmé en commission, rétablissant l’architecture initiale du texte.
La poursuite de la navette parlementaire demeure possible en cas de désaccord persistant entre les deux chambres. Une commission mixte paritaire pourrait être convoquée, voire une lecture définitive par l’Assemblée nationale si aucun compromis n’émerge
Cette séquence met en lumière la sensibilité politique et sociétale du sujet, ainsi que la ligne de fracture persistante entre une logique d’extension des droits individuels et une approche centrée prioritairement sur le renforcement de l’offre palliative.
Le monde des soins face à un tournant
Les organisations de Soins Palliatifs et de nombreux professionnels de santé ont exprimé des préoccupations convergentes.
Ils rappellent que l’accès aux Soins Palliatifs demeure inégal selon les territoires et que l’accompagnement reste souvent tardif. Beaucoup estiment que la priorité devrait être de consolider ces dispositifs avant d’ouvrir un nouveau droit.
Certains soulignent également que l’introduction d’un acte visant à provoquer la mort modifierait profondément le cadre symbolique et éthique du soin, en redéfinissant le rôle du médecin et la relation thérapeutique.
D’autres acteurs, associatifs ou citoyens, défendent au contraire une évolution du droit au nom de l’autonomie individuelle et de la liberté de choix.
Au-delà du texte : quels enjeux ?
À ce stade, le texte poursuit son parcours parlementaire et son adoption dépendra des arbitrages entre les deux chambres.
Quelle que soit l’issue législative, le débat en cours influence déjà les représentations et les attentes sociétales. Si la réforme aboutit, elle modifiera non seulement le cadre juridique, mais également les pratiques professionnelles, la formation et la culture du soin en fin de vie.
Au-delà de la technique législative, plusieurs questions majeures sont soulevées :
- la place de l’autonomie dans la décision médicale,
- la responsabilité collective envers les personnes vulnérables,
- la cohérence entre développement des soins palliatifs et aide active à mourir,
- les conséquences organisationnelles et humaines pour les équipes.
Les choix opérés dans les mois à venir contribueront durablement à redéfinir la manière dont notre société entend accompagner les personnes dans les moments les plus vulnérables de l’existence.
Et après ?
Perspectives et impacts pour les équipes de terrain
Une question centrale demeure : quelles conséquences concrètes pour les Équipes Territoriales de Soins Palliatifs ?
Si la loi devait être adoptée dans une version proche de celle portée par l’Assemblée nationale, plusieurs évolutions majeures pourraient impacter les pratiques professionnelles.
L’émergence d’une nouvelle demande adressée aux équipes :
Les équipes territoriales, unités de Soins Palliatifs et services hospitaliers pourraient devenir des interlocuteurs privilégiés des patients formulant une demande d’aide à mourir.
Même si l’acte ne relevait pas directement de leur compétence, elles seraient très probablement impliquées dans :
- L’évaluation de la situation médicale et de la souffrance,
- La vérification du caractère réfractaire des symptômes,
- L’accompagnement psychologique et éthique de la demande.
Une articulation complexe entre accompagnement et demande d’aide à mourir :
Les équipes palliatives ont historiquement pour mission d’accompagner sans provoquer la mort. L’introduction d’un droit à l’aide à mourir pourrait générer des tensions internes :
- Question de la clause de conscience,
- Hétérogénéité des positions professionnelles,
- Nécessité de protocoles clairs pour éviter les conflits d’équipe.
Un risque d’inégalités territoriales :
Les territoires déjà fragilisés en offre palliative pourraient se trouver confrontés à une double exigence : développer l’accès aux soins palliatifs tout en répondant à de nouvelles demandes encadrées. Sans moyens supplémentaires, la charge organisationnelle et émotionnelle pourrait s’alourdir.

Une transformation de la formation et du cadre éthique :
L’adoption du texte impliquerait :
- Une évolution des référentiels de formation initiale et continue,
- La mise en place de procédures collégiales spécifiques,
- Un accompagnement renforcé des professionnels exposés à des situations moralement complexes.
Une redéfinition symbolique du rôle des Soins Palliatifs :
Au-delà des aspects organisationnels, c’est la culture du soin qui pourrait évoluer. Les Soins Palliatifs pourraient être perçus soit comme une alternative à l’aide à mourir, soit comme une étape dans un parcours incluant potentiellement cette possibilité.
La manière dont la loi serait mise en œuvre conditionnera fortement cette représentation.
Pour conclure
La France se trouve à un moment charnière. Après plusieurs décennies centrées sur l’accompagnement, le refus de l’obstination déraisonnable et le développement des Soins Palliatifs, le débat porte désormais sur l’introduction d’un droit encadré à l’aide à mourir. L’issue législative déterminera non seulement un nouveau cadre juridique, mais également l’équilibre futur entre autonomie individuelle, solidarité collective et éthique du soin.
Au-delà du calendrier parlementaire, une certitude demeure : le débat actuel modifie durablement la manière dont la société interroge la fin de vie.
Pour les Équipes Territoriales de Soins Palliatifs, l’enjeu dépasse la seule application d’un texte. Il est organisationnel, éthique et humain. Il s’agit d’anticiper une possible évolution des pratiques et des attentes sociétales, tout en maintenant la qualité de l’accompagnement et le sens du soin, quelles que soient les évolutions du cadre légal.
Dans ce contexte, le rôle des équipes, des partenaires et des réseaux territoriaux demeure central pour garantir un accompagnement respectueux, coordonné et équitable des personnes en fin de vie.

POUR ALLER PLUS LOIN EN EQUIPE
Un outil pour accompagner la réflexion collective
Dans ce contexte d’évolution législative et de questionnements professionnels, la SFAP (Société Française d’Accompagnement et de soins Palliatifs) met à disposition sur son site internet un outil de discussion destiné aux acteurs de la prise en charge palliative.
Conçu pour soutenir les équipes, cet outil propose des repères et des supports favorisant :
➤ le dialogue au sein des collectifs de travail,
➤ la réflexion éthique partagée,
➤ l’analyse des situations complexes,
➤ la préparation aux éventuelles évolutions des pratiques.
Son objectif est simple : favoriser un temps d’échange apaisé au sein des collectifs, permettre l’expression des vécus individuels et soutenir une réflexion éthique partagée.
L’outil suggère un cadre en quatre temps (réflexion personnelle, tours d’expression, puis échange collectif) autour d’une question centrale : « Comment je vis actuellement l’arrivée d’une loi qui envisage l’euthanasie et le suicide assisté, et m’est-il facile d’évoquer ce sujet en équipe ? ».
Il peut constituer un premier point d’appui pour ouvrir le dialogue et préserver la cohésion des équipes.
En parallèle, la consultation nationale menée par la SFAP propose également plusieurs scénarios prospectifs à horizon dix ans, invitant chacun à réfléchir aux évolutions possibles de la pratique palliative.
Les équipes qui le souhaitent peuvent s’emparer de ces ressources pour nourrir leurs échanges et maintenir une réflexion collégiale au cœur de leurs valeurs.
